Dolor Neuropático, Dolor Agudo y Crónico
La lesión tisular y la inflamación pueden causar dolor agudo (nociceptivo). El dolor nociceptivo genera una señal de dolor esperada y protectora, y remite una vez tratada la fuente (por ejemplo, una infección de oído o un hueso roto). El dolor crónico (recurrente) puede deberse a señales generadas por el sistema nervioso. Cuando está alterado, el sistema nervioso puede generar dolor nervioso (neuropático). Este dolor puede reducirse con medicamentos y otras intervenciones, pero no existen pruebas para este tipo de dolor y no puede curarse. El dolor agudo también puede experimentarse en el marco de un dolor crónico. Los síntomas pueden sugerir un dolor irruptivo o adicional provocado por el deterioro del sistema nervioso, o una nueva causa de inflamación o lesión tisular.
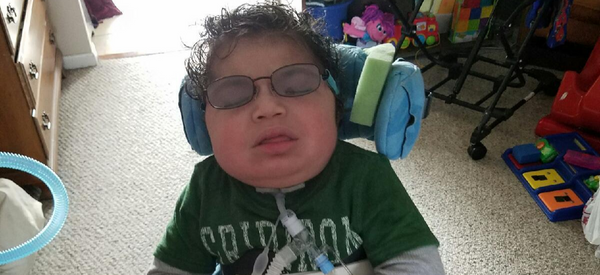
Tu equipo:
Un especialista interdisciplinario que ayuda a gestionar los desafíos médicos, sociales y emocionales de la atención compleja y/o a largo plazo.
Especialista cuyo objetivo es mejorar la calidad de vida de sus pacientes a lo largo de su enfermedad independientemente del estadio, aliviando el dolor y otros síntomas de esa enfermedad.
Médico especialista en la evaluación, diagnóstico y tratamiento del dolor. También conocidos como especialistas en el manejo del dolor.
Un profesional médico que practica la medicina general.
El médico de cabecera de su hijo/a puede evaluar las causas del dolor agudo, como una infección de oído. Los especialistas en dolor pueden considerar causas más complejas de dolor agudo o crónico. Los clínicos de cuidados complejos y cuidados paliativos aportan su experiencia cuando no hay una respuesta fácil para la reaparición de los síntomas de dolor.
Lo Que Su Hijo/Hija Puede Experimentar
El dolor debido a cambios en el centro cerebral de retransmisión de las señales sensoriales entre el cuerpo y el cerebro se denomina dolor neuropático central. La hiperalgesia visceral es otra forma de dolor neuropático, en este caso causado por cambios en los nervios que envían señales sensoriales del intestino al cerebro. La disfunción autonómica puede causar sensaciones de dolor similares. En conjunto, pueden considerarse formas de dolor neuropático, es decir, dolor generado por el sistema nervioso alterado.
Entre los indicios comunes de dolor neuropático se incluyen los espasmos musculares recurrentes o los movimientos distónicos tras el tratamiento de estos problemas relacionados con los músculos, y los síntomas gastrointestinales que continúan tras el tratamiento de la ERGE o el estreñimiento. Otro indicio común en los niños con SNI son los episodios similares a convulsiones, aunque un electroencefalograma (EEG) puede indicar que estos episodios no son convulsiones. Los tres tipos de neurodolor crónico se presentan de forma similar y se tratan con los mismos medicamentos y estrategias no farmacológicas.
Hay varias razones posibles para que un niño que experimenta dolor crónico tenga también episodios de dolor agudo y/o síntomas de irrupción. Entre ellas se incluyen nuevas causas de lesión o inflamación en el organismo, como por ejemplo por una fractura ósea o diferentes causas de infección. El sistema nervioso alterado también puede causar síntomas de irrupción, incluso si el niño está recibiendo medicamentos para amortiguar el dolor nervioso. El objetivo de los medicamentos es disminuir la gravedad de los episodios y su frecuencia.
A medida que progresa el deterioro neurológico de un niño, determinar el origen del nuevo dolor puede resultar difícil. En general, no es necesario que se evalúen todos los episodios de irrupción; de hecho, esto probablemente supondría una carga demasiado pesada para usted y su hijo/a. Aprenderá qué aspecto tienen los episodios de irrupción y cómo responden a las intervenciones en casa. Esto le ayudará a saber cuándo algo es diferente, y ayudará al equipo médico a establecer qué tratamiento tendrá más sentido durante una ocurrencia posterior. Póngase en contacto con un médico si identifica un nuevo síntoma o comportamiento, o si los síntomas parecen más graves o no responden a sus intervenciones habituales, o si algo no le parece bien.
Aproximadamente la mitad de los niño/as con SNI que experimentan dolor crónico reciben dos o más medicamentos para el dolor. Los medicamentos pueden amortiguar las señales de dolor en los niño/as con un sistema nervioso alterado, y dos medicamentos que actúan de forma diferente podrían proporcionar más beneficios que uno solo. Aunque los medicamentos y algunas estrategias no farmacológicas pueden disminuir la frecuencia con la que se producen los episodios de dolor y la gravedad de cada episodio, aún pueden producirse episodios de ruptura, lo que significa que el dolor u otros síntomas reaparecen tras un periodo en el que los síntomas se han controlado con medicamentos y otras estrategias. El equipo médico puede desarrollar estrategias para los momentos en los que se producen episodios de dolor irruptivo. Estas estrategias suelen denominarse estrategias de rescate.
Naturalmente, a los madre/padre les preocupa que los medicamentos para el dolor provoquen demasiado sueño en sus hijo/as. El dolor crónico es agotador, y el aumento del sueño en la primera semana puede indicar que la medicina está teniendo realmente el efecto deseado. Cuando el dolor crónico mejora por primera vez, es posible que su hijo/a duerma más o durante períodos más largos hasta que esté más descansado. La dosis del medicamento puede reducirse posteriormente si su hijo/a sigue teniendo sueño. A menudo es preferible continuar con la medicación iniciada para el dolor y disminuir la dosis de un medicamento más sedante una vez que mejore el control del dolor. Es probable que su preferencia natural sea ver a su hijo/a despierto, pero a veces no es posible conseguir el equilibrio perfecto entre estar cómodo y despierto. El equipo médico trabajará con usted para lograr un equilibrio suficientemente bueno para su hijo/a.
Estas opciones reciben diversos nombres, como terapias complementarias y adjuvantes. Algunas intervenciones se utilizan de forma programada, como el masaje terapéutico, la presión profunda, la musicoterapia, la terapia en piscina, la acupresión y la acupuntura. Es posible que note que su hijo/a permanece más relajado durante algunos días después de cada sesión. Otras intervenciones, como un baño caliente, una manta con peso, una esterilla vibratoria, la colocación en un sillón grande tipo “bean bag” y/o la retirada de una órtesis pueden ser útiles durante los episodios de brotes. Los fisioterapeutas, los equipos de cuidados paliativos y los hospicios de la comunidad pueden ayudar a explorar y proporcionar algunas opciones.
Muchas cuestiones diferentes pueden contribuir a los síntomas, y puede haber más de una fuente de síntomas. El origen de algunos síntomas puede identificarse más fácilmente que el de otros. Aprenderá qué aspecto tienen ciertos síntomas de ruptura -síntomas que vuelven a aparecer después de haber sido tratados- y cómo responden los síntomas a las estrategias e intervenciones en el momento. También es posible que observe un episodio que se parezca a otros episodios, pero que luego cambie de forma. A veces el cuerpo se vuelve más sensible durante el declive y el dolor crónico puede ser más difícil de manejar. Puede haber una nueva respuesta a una medicación o tratamiento que su hijo/a toleraba anteriormente.
La mejor forma de identificar el origen del dolor puede ser realizar un ensayo limitado en el tiempo: suspender una intervención que usted y el equipo sospechen que puede ser el origen. Por ejemplo, un niño que antes toleraba un dispositivo de asistencia para la tos puede encontrarlo demasiado estimulante a medida que su estado neurológico empeora. Es importante recordar que detener una intervención suele consistir en encontrar la respuesta que mejor permita a su hijo/a sentirse cómodo, no en darse por vencido. Lo que se ha interrumpido puede reiniciarse. El equipo de cuidados paliativos puede ayudarle en este proceso.
Aunque hay muchos retos que afrontar, también hay estrategias que le ayudarán a salir adelante. La estrategia más importante es confiar en sí misma y trabajar con un equipo médico que sepa que abordará este complejo problema como una asociación en la que se respetan los puntos de vista. No se trata de tener razón o no. Lo que más ayuda es que los socios mantengan una mentalidad abierta y se comprometan a trabajar juntos.
Recuerde que, como detective del dolor de su hijo/a, está siguiendo un caso difícil y no siempre puede saber lo que ocurre de inmediato, así que no se sienta culpable si no se ha puesto en contacto inmediatamente con el equipo médico. Cuando algo no le parezca bien, hable con el equipo. Puede ser útil compartir sus preocupaciones con un trabajador social u otro miembro de confianza del equipo de su hijo/a. Seguramente le recordarán todas las formas en que está haciendo un trabajo muy eficaz en esta labor tan difícil.
 Español
Español
 العربية
العربية
 English
English
 Français
Français
 Português
Português

