Pneumonia, Tampões de muco, Atelectasia, Traqueíte
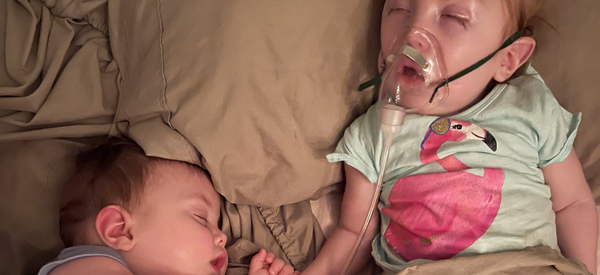
As doenças respiratórias agudas em crianças com CNG podem ser devido a muitos fatores diferentes, problemas crônicos e agudos, incluindo aspiração, tampões de muco, pneumonia e atelectasias (o colapso completo ou parcial do pulmão). A equipe médica avaliará esses problemas e quaisquer causas subjacentes que também possam ser tratadas. Muitos desses tratamentos requerem internação hospitalar e envolvem a administração intravenosa de medicamentos que ajudam a limpar o muco dos pulmões. A ventilação mecânica também está, às vezes, envolvida. O benefício dessas intervenções pode diminuir com o tempo ou se tornar mais difícil para a criança tolerar à medida que sua condição geral declina.
Sua Equipe:
Um profissional médico que pratica medicina geral.
Médico especialista no diagnóstico e tratamento de distúrbios do sistema respiratório; os pulmões e outros órgãos associados com a respiração.
Médico especialista no diagnóstico e tratamento de doenças do ouvido, nariz e garganta (ORL).
Um médico que cuida de pacientes dentro de um hospital.
Um especialista com experiência no diagnóstico, tratamento e suporte de pacientes graves e lesionados. Trabalha frequentemente em unidades de terapia intensiva no hospital.
Um especialista multidisciplinar que ajuda a gerenciar os desafios médicos, sociais e emocionais dos cuidados complexos e/ou de longo prazo.
Um especialista cujo objetivo é melhorar a qualidade de vida de seus pacientes ao longo de sua doença, independentemente do estágio, através do alívio da dor e de outros sintomas dessa doença.
O pediatra do seu filho(a) ajudará a avaliar alterações agudas nas secreções ou respiração, como no caso de pneumonia. Um médico de cuidados complexos pode considerar opções de tratamento crônico. Um pneumologista ou um otorrinolaringologista (ORL) pode considerar motivos mais complexos quando os problemas respiratórios continuam. Um hospitalista ou especialista em terapia intensiva traz experiência no tratamento de episódios agudos. Os médicos de cuidados complexos e cuidados paliativos podem fornecer experiência quando as doenças agudas se tornam mais frequentes e o sofrimento associado é mais perturbador.
O Que Seu Filho Pode Vivenciar
As alterações respiratórias agudas também podem ser causadas por infecções virais ou bacterianas, como a pneumonia. A pneumonia pode se apresentar com respiração mais rápida ou difícil, aumento da congestão, tosse, sibilos e febre. Pode parecer que sintomas leves pioraram repentinamente. O muco pode ficar mais espesso, pois há mais bactérias e inflamação, o que pode obstruir mais áreas dos pulmões e piorar ainda mais a respiração. Um médico muitas vezes pode detectar pneumonia auscultando através de um estetoscópio sons anormais de borbulhas ou crepitações no tórax. A pneumonia é então frequentemente confirmada através de uma radiografia torácica. Um exame de sangue ou de escarro pode ser usado para identificar o melhor antibiótico para tratar a infecção.
Em alguns casos agudos, uma broncoscopia pode ser solicitada para avaliar uma possível causa de uma doença aguda e limpar os tampões de muco, especialmente se os sintomas não estiverem melhorando com outras terapias. Um médico insere uma pequena luz com uma câmera nas vias aéreas por meio de um tubo colocado na traqueia. A broncoscopia pode ser uma forma eficaz de verificar as vias aéreas ou de coletar amostras de muco ou tecido infectado, mas o seu filho(a) precisará estar sob anestesia durante o procedimento.
Tampões de Muco e Atelectasia
Crianças com CNG muitas vezes têm os músculos respiratórios ou os músculos do diafragma enfraquecidos e não conseguem realizar uma respiração profunda que expanda completamente os pulmões. Essa respiração superficial os torna mais propensos a eventos respiratórios agudos. Certos medicamentos podem contribuir para a respiração superficial. Em algumas circunstâncias, o muco pode se acumular no que é chamado de tampão mucoso, bloqueando uma área nos pulmões e reduzindo o fluxo de ar. A área bloqueada pode entrar em colapso pela falta de ar passando além do tampão. A área em colapso não pode mais levar oxigênio para o corpo, resultando em uma queda súbita na saturação de oxigênio (o nível de oxigênio transportado pelo corpo pelos glóbulos vermelhos). O colapso parcial ou completo dos pulmões é chamado atelectasia.
Quando a atelectasia é causada por um tampão de muco, a alteração aguda pode ser melhorada com uma intervenção que ajude a mover o muco para longe de uma área bloqueada nos pulmões. O uso diário de fisioterapia respiratória, colete pulmonar ou máquina de tosse pode diminuir a chance de um tampão de muco e atelectasias ocorrerem. Às vezes, o plano que você desenvolve com sua equipe de cuidado inclui o aumento da frequência dessas intervenções durante doenças agudas.
Traqueíte
Crianças com tubo de traqueostomia correm mais risco de desenvolver traqueíte bacteriana, que é uma infecção na traqueia (traqueíte). A traqueíte ocorre mais frequentemente após uma infecção respiratória superior – um resfriado comum ou gripe. A traqueíte pode se apresentar com febre, aumento da necessidade de aspiração, aumento do esforço respiratório e/ou diminuição na saturação de oxigênio. O tubo de traqueostomia também pode ficar obstruído com muco espesso, resultando em uma diminuição súbita na saturação de oxigênio. Você receberá instruções sobre a troca do tubo de traqueostomia em casa e sobre quando procurar ajuda médica. Você pode entrar em contato com os paramédicos locais para informá-los de que tem uma criança em casa com um tubo de traqueostomia, caso precise de ajuda de emergência.
Com o tempo, você e a equipe médica podem pensar em planos de tratamento que definem tratamentos a serem iniciados no momento em que determinados sintomas agudos começarem. Juntos, vocês determinarão quando é seguro usar este plano em casa e quando o seu filho(a) deverá ser avaliado por um médico. Quando o problema respiratório for maior do que você consegue resolver em casa, lembre-se de que não foi você que falhou com o seu filho(a). Foi a condição médica do seu filho(a) que fez isso acontecer.
Identifique o que ajuda você a lidar com a situação. Você pode gostar de se sentir preparado com antecedência. Ou, você pode naturalmente abordar a vida com uma postura de “eu descobrirei quando precisar” e prefira manter o foco no que seu filho(a) precisa agora. Sua abordagem pode mudar à medida que novas experiências ocorrem. amigos e profissionais, como um assistente social do hospital ou de sua comunidade, podem ser um sistema de apoio essencial enquanto você lida com seus sentimentos e as decisões que você precisa tomar.
Pode chegar um momento em que a equipe médica queira falar sobre futuros “e se possível”. Por exemplo, eles podem perguntar o que você esperaria para o seu filho(a) se a respiração dele piorasse severamente em um próximo episódio de doença respiratória aguda. Novamente, estar preparado para algo que pode acontecer não é o mesmo que prever que isso acontecerá. O que mais pode ajudar você é refletir sobre as possibilidades durante os momentos em que seu filho(a) não está gravemente doente. Há perguntas que podem ter respostas difíceis ou assustadoras de se considerar: Quão bem meu/minha filho(a) se recupera depois de cada doença? Há um retorno ao mesmo estado basal todas as vezes? Está aproveitando os dias como antes? Como está agora em comparação com fotos e vídeos anteriores? O nível de intervenção necessário para recuperar esse valor basal está aumentando? Você pode usar as respostas a perguntas como essas para ajudá-lo a fazer perguntas ainda mais difíceis à equipe de tratamento, por exemplo, como seriam os cuidados se algumas intervenções não fossem usadas no futuro. Há suporte disponível para ajudá-lo a lidar com essas questões e preocupações, pois você também espera que o seu filho(a) fique bem.
 Português
Português
 العربية
العربية
 English
English
 Français
Français
 Español
Español


