Ventilación Mecánica
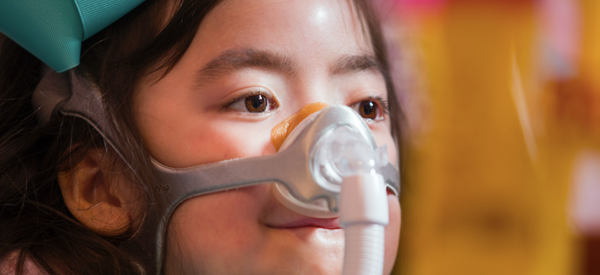
No es infrecuente que los niño/as con SNI dependan de la ventilación mecánica en algún momento de su vida. Los dispositivos de presión positiva continua en las vías respiratorias (CPAP) o de presión positiva binivel en las vías respiratorias (BIPAP) suelen utilizarse durante episodios agudos, como la pulmonía, para facilitar la respiración durante el tratamiento. La CPAP y la BIPAP también pueden considerarse cuando se desarrolla una insuficiencia respiratoria crónica con el tiempo. Los problemas crónicos, como la debilidad de los músculos torácicos o el compromiso de las vías respiratorias, pueden hacer que se considere la traqueotomía, con o sin el uso de un respirador.
Tu equipo:
Un especialista interdisciplinario que ayuda a gestionar los desafíos médicos, sociales y emocionales de la atención compleja y/o a largo plazo.
Un médico que atiende a pacientes dentro de un hospital.
Un especialista con experiencia en el diagnóstico, tratamiento y apoyo de pacientes críticamente enfermos y lesionados. A menudo trabajan en unidades de cuidados intensivos del hospital.
Médico especialista en el diagnóstico y tratamiento de enfermedades del oído, nariz y garganta (ORL).
Especialista cuyo objetivo es mejorar la calidad de vida de sus pacientes a lo largo de su enfermedad independientemente del estadio, aliviando el dolor y otros síntomas de esa enfermedad.
Médico especialista en el diagnóstico y tratamiento de trastornos del sistema respiratorio; los pulmones y otros órganos asociados con la respiración.
Un profesional médico que trata problemas con los pulmones o la respiración.
Un clínico de cuidados complejos, un hospitalista, un neumólogo, un otorrinolaringólogo (ORL), un terapeuta respiratorio y/o un especialista en cuidados intensivos pueden ayudarle a entender cada opción que se esté considerando. Un clínico de cuidados paliativos puede ayudarle a identificar las preguntas difíciles y proporcionarle apoyo a la hora de considerar decisiones complejas.
Lo Que Su Hijo/Hija Puede Experimentar
CPAP y BiPAP
Traqueostomía
Ventilator
Un clínico puede utilizar el término “necesidad” al revisar las opciones. Pida al equipo que le explique a qué se refiere. “Necesidad” se utiliza a veces para indicar que si tiene sentido mantener la respiración de su hijo/a de forma crónica, entonces la mejor forma de hacerlo es con un tubo de traqueotomía o ventilación mecánica domiciliaria. Si está considerando la ventilación mecánica a domicilio, hable con el equipo de paliativos sobre el impacto que tendrá en su unidad familiar tener el equipo en casa. Usted será la persona más indicada para determinar si el tratamiento recomendado hará que su hijo/a pase mejores días, o si no tiene sentido dados otros problemas complejos que continuarán, y si tratar a su hijo/a en casa funcionará para su familia.
La mejor decisión cambia a veces a medida que cambia el estado de su hijo/a. A veces un niño/a tiene muchos problemas médicos que desbordan los tratamientos disponibles. Estos problemas médicos pueden entonces cambiar el grado en que su hijo/a puede permanecer cómodo y disfrutar de cada día. El equipo de cuidados paliativos puede ayudarle a reflexionar sobre cómo decidir si el tratamiento ya no es beneficioso y cuándo. Pueden convertirse en los guardianes de sus objetivos y comprobar con usted lo que es importante para usted a medida que la enfermedad de su hijo/a cambia con el tiempo.
 Español
Español
 العربية
العربية
 English
English
 Français
Français
 Português
Português


