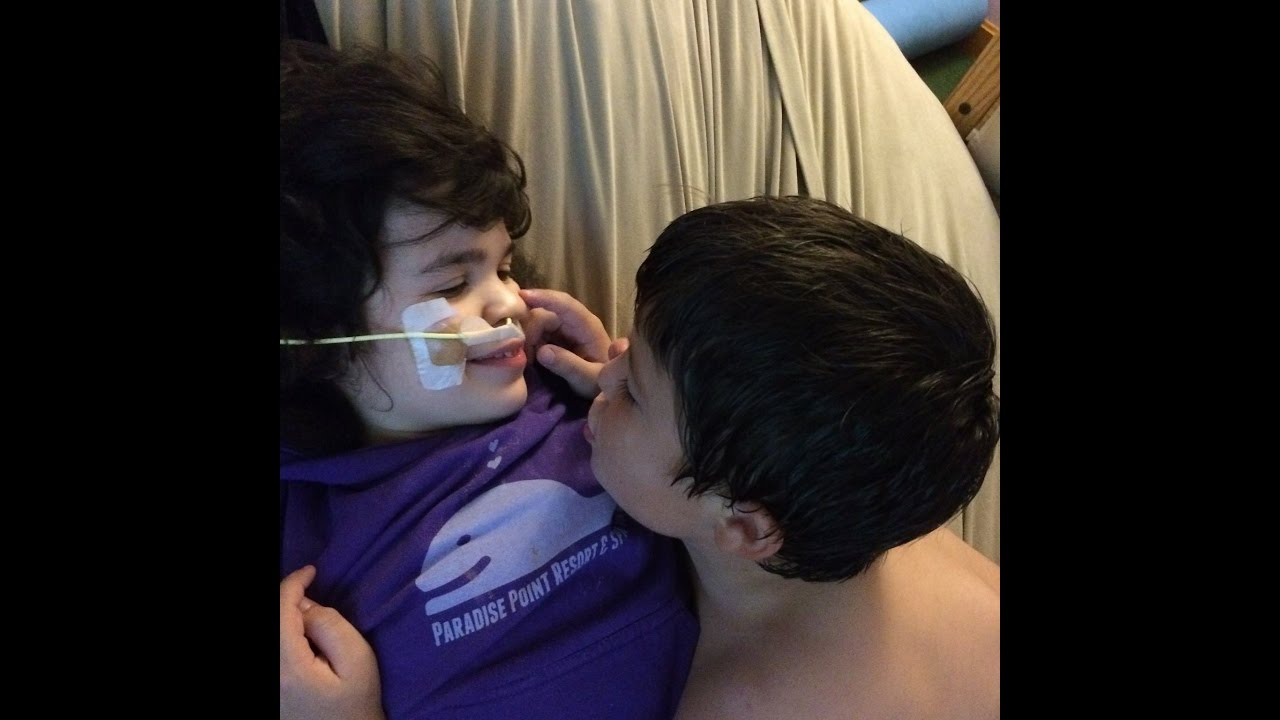
Cambios en las Habilidades de Alimentación
Tanto si su hijo/a come por la boca como si se alimenta parcialmente por sonda, con el tiempo puede notar cambios en sus habilidades alimentarias y su tolerancia. Esto puede incluir lo bien que controlan la comida o el líquido en la boca y lo mucho que lo disfrutan. Cuando los niño/as parecen tener más problemas para controlar la comida o el líquido, o han sufrido un declive en sus habilidades alimentarias, puede recomendarse modificar las texturas de los alimentos y/o la velocidad de flujo de los líquidos, lo que podría marcar la diferencia en la comodidad y seguridad de su hijo/a. La elección de la textura de líquido (espesor) o alimento más adecuada para su hijo/a puede conducir también a menudo a un mayor disfrute.

Tu equipo:
Un especialista interdisciplinario que ayuda a gestionar los desafíos médicos, sociales y emocionales de la atención compleja y/o a largo plazo.
Especialista cuyo objetivo es mejorar la calidad de vida de sus pacientes a lo largo de su enfermedad independientemente del estadio, aliviando el dolor y otros síntomas de esa enfermedad.
Especialista en dietética y nutrición, tanto en la construcción proactiva de un plan dietético como en el tratamiento de enfermedades relacionadas con la desnutrición.
Médico especialista en el diagnóstico y tratamiento de los trastornos de las glándulas endocrinas y las hormonas.
Médico especialista en el diagnóstico y tratamiento del estómago y los intestinos.
Un profesional médico que practica la medicina general.
Un médico especialista en el uso de procedimientos de imágenes médicas (rayos X, MRI, CT, PET) para diagnosticar lesiones y enfermedades.
Un terapeuta que puede evaluar el habla, el lenguaje, la comunicación cognitiva y las habilidades orales, de alimentación y deglución, así como brindar terapias y tratamientos para abordar cualquier problema.
Un terapeuta que trata mediante el uso terapéutico de las actividades cotidianas. Ayudan a los pacientes a desarrollar, recuperarse, mejorar y mantener las habilidades necesarias para la vida y el trabajo diarios.
El médico de cabecera de su hijo/a controlará el peso y la talla. Un dietista puede revisar la nutrición. Un terapeuta ocupacional y un terapeuta de habla tienen formación en cuestiones sensoriales y motoras de la boca para evaluar las habilidades alimentarias. Un terapeuta de habla y un radiólogo pueden evaluar la aspiración. Un endocrinólogo puede evaluar los problemas que alteran el crecimiento. Un gastroenterólogo y/o clínicos de cuidados complejos y paliativos pueden ayudar a orientar las decisiones relativas a las sondas de alimentación.
Lo Que Su Hijo/Hija Puede Experimentar
Aspiración
Los alimentos o líquidos que penetran en las vías respiratorias se denominan aspiración. Su equipo médico puede recomendarle que su hijo/a se someta a un estudio que evalúe su capacidad para proteger las vías respiratorias durante la deglución y evitar la aspiración. Un terapeuta de habla, junto con un radiólogo, realiza este estudio de deglución de bario modificado (MBSS). Se colocará a su hijo/a en un asiento de apoyo en función de su tamaño y se le administrará bario, un absorbente de rayos X que se muestra de color blanco en la pantalla de rayos X. El bario se mezcla con alimentos y líquidos, y una radiografía con imagen en movimiento indica lo bien que se cierran las vías respiratorias mientras su hijo/a come y bebe. Este estudio puede evaluar si las modificaciones en la textura de los líquidos o sólidos podrían mejorar la seguridad de las vías respiratorias.
Modificaciones
Algunos niño/as pueden cansarse antes de poder ingerir por vía oral suficientes calorías en una comida. Hay muchos artículos disponibles que podrían añadir calorías y/o nutrición extra a la dieta de su hijo/a. Esto no sólo puede reducir la cantidad de comida que su hijo/a necesita ingerir, sino también el estrés que ambos experimentan al intentar ingerir toda la variedad y el volumen recomendados. Algunos ejemplos son:
- Benecalorie (grasa y proteína en polvo sin sabor)
- Polycal (polvo de carbohidratos sin sabor)
- Duocal (polvo de carbohidratos y grasas sin sabor)
- Variedad de fórmulas hipercalóricas
Algunos productos caseros que pueden recomendarse para añadir espesor, calorías y nutrientes con un cambio mínimo en la textura podrían ser:
- Cereales infantiles (enriquecidos con vitaminas y minerales)
- Yogures desnatados
- Purés más calóricos como el aguacate, el boniato o el plátano
- Germen de trigo molido o semillas de lino
- Nata espesa, nata agria, queso crema o crema de coco a los cereales cocidos
- Puré de patatas, huevos y sopas de nata
- Frutos secos o semillas para untar o en polvo mezclados en los purés
 Español
Español
 العربية
العربية
 English
English
 Français
Français
 Português
Português